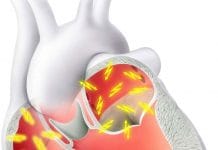
Atriyal fibrilasyon (AF) klinik uygulamada sık görülen bir ritm bozukluğu olup hastaneye yatış nedenleri arasında da en başta yer alan ve önemli morbidite ve hatta mortalite nedeni olan atriyum düzeyinde hızlı ve gelişi güzel depolarizasyonların düzensiz olarak ventriküle iletildiği supraventriküler bir taşiaritmidir. Prevelansı yaşla artar (% 0,4 ile % 1) ve ciddi klinik problemlere yol açabilir. AF’a bağlı kronik semptomlar, genel iyilik hali ve yaşam kalitesini azaltmakta, ayrıca bu hastalarda sistemik emboli, konjestif kalp yetersizliğine kadar giden hemodinamik fonksiyon bozukluğu, kardiyomiyopati gibi önemli komplikasyonlar görülebilmektedir. Bu komplikasyonların önlenmesi amacıyla yapılacak tedaviler uzun süreli ve yüksek maliyetlidir. Antiaritmik ilaçlar her hastada etkili olmamakta veya yan etkileri nedeniyle bazı durumlarda kullanılamamaktadır. Belirli merkezlerde uygulanabilen ablasyon ve özel “pacing” teknikleri gibi yeni tedavi yöntemleri ile araştırmalar devam etmekte ve seçilmiş hasta gruplarında başarılı sonuçlar bildirilmektedir. Bazı hastalarda ilaç ve ilaç dışı tedavilerin birlikte kullanılması gerekmektedir. AF’lu hastalarda en uygun tedavinin seçilebilmesi için yayınlanan en son güncel kılavuz 2016 yılında yayınlandı. Bu kılavuza dayalı tedavi önerileri algoritmaları yayınlanmıştır.
Atriyal fibrilasyon düzensiz atriyal kontraksiyon ve sol atriyal apendajda birlikteliğindeki trombüs oluşumu ve embolik inme riski bulunan staz ile birliktedir. AF kapak hastalığı ile birliktedir ve özellikle inme riski yüksektir. İnmeden korunmak ve antrikoagülasyon için guideline önerileri, bu hastalarda AF gelişim riski olduğu için, atriyal flutterı da içermektedir. Antikoagülasyon stratejileri arasında warfarin, asprin, klopidogrel ve dagibatran gibi daha yeni ajanlar bulunmaktadır. Antikoagülasyon kılavuzları inme riskine karşı kanama riski değerlendirilmesine dayanmak tadır. İnme riski derecelendirmesi risk faktörleri değerlendirmesi ya da risk skorlaması uygulaması gerektirmektedir. Ör. CHADS2 ya da CHA2DS2VASc