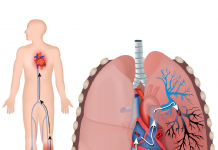
Pulmoner emboli mortalite ve morbiditesi yüksek, tekrarlayabilen, bazen tanısı güç olan ve önlenebilir bir hastalıktır .Sıklıkla alt ekstremite venlerinden kaynaklanan bir pıhtının (trombozun), venöz sistem boyunca ilerleyerek sağ ventrikülü geçerek pulmoner arterlere yerleşmesi sonucu gelişir. Bu tablo pulmoner emboli venöz tromboembolinin en ciddi tablosudur.Venöz tromboembolizm (VTE) kardiyovasküler hastalıklar arasında miyokart enfarktüsü ve inmeden sonra en sık görülen hastalıktır. Venöz tromboemboli Derin Ven Trombozu (DVT) ve Pulmoner Emboliyi (PE) kapsar ve klinik olarak belirti vermeden gelişebileceği gibi akut ve kronik süreçte ölümcül olarak da sonuçlanabilir. 2000’li yıllarda sıklığı 100000’de 100-200 olarak bildirilmektedir. Avrupa Kardiyoloji Derneği 2008 yılında ilk olarak akut pulmoner emboli için tanı ve tedavi kılavuzu yayımlamıştır. 2014 yılında ise yeni çalışmalar ışığında bu kılavuzu güncellemiştir. Güncellenen kılavuzdaki en önemli değişiklikler risk sınıflamasındaki netleşme, risk kategorisine göre hasta yönetimi ve tedavideki yenilikler ile ilgilidir.

Tanı ve tarama
Tedavi kadar VTE’yi önleyici yaklaşımlar da son derece önemlidir. Bu nedenle risk altındaki hasta grubunun iyi bilinmesi gereklidir. Yatkınlık yaratan risk faktörleri listesinin 2014’te güncellenen kılavuzda önceden kabul edilen risk faktörlerine ek olarak son üç ay içerisinde kalp yetersizliği veya atriyum fibrilasyonu nedeniyle hastanede yatış ve miyokart enfarktüsü, kalp ile ilgili risk faktörleri olarak listeye girmiştir. Ayrıca, diyabetes mellitus, hipertansiyon, otoimmün hastalıklar, kan transfüzyonları, eritropoezisi uyarıcı ajanlar, in vitro fertilizasyon, enfeksiyonlar, enflamatuvar bağırsak hastalığının da yatkınlık yaratan durumlar listesine eklendiği görülmektedir.
Bu kılavuz da önceki gibi, hastanın ilk başvurusundaki hemodinami durumunu ön plana çıkarmaktadır ve ilk tedavi yaklaşımının buna göre planlanması gerektiğini vurgulamaktadır. Şok tablosunda olan ya da hipotansiyon ile gelen hastalar doğrudan yüksek risk sınıfına girmektedir. Öte yandan muhtemelen tanısal incelemelerin hassasiyetinin de artmış olmasından dolayı VTE’li hastalarda eskiye göre, dispne ve takipne gibi en çok beklenen belirtilerin daha az sıklıkta görüldüğü dikkat çekicidir. Dolayısıyla semptomsuz olup da tanı konulan hastaların sıklığı artmaktadır. Bu nedenle risk altındaki hasta grubunun iyi bilinmesi ve klinik olasılık hesaplamalarının yapılması gereklidir. Ancak klinik olasılık hasaplamaları için önceden önerilen skorlama sistemleri klinik uygulamalar için çok kolay görünmüyordu. Yeni kılavuzda bu skorlama sistemlerinin (Wells kuralı ve güncellenmiş Cenevre skoru) uygulaması daha kolay, basitleştirilmiş şekilleri önerilmektedir. Buna göre hastalar düşük, orta, yüksek olasılıklı ya da olasılıkla PE ve PE olasılıksız olarak üç ya da iki kategoriye ayrılmaktadır. Bu skorlama sistemleri kohort çalışmalarında test edilmiştir.
Tanı
Hipotansiyon veya şok tablosundaki hastalara yaklaşım bir önceki kılavuzdakinden farklı değildir.Bu durumda imkan varsa acil bilgisayarlı tomografi (BT) ile pulmoner anjiyografi yapılması önerilmektedir. Eğer pulmoner BT anjiyografi olanak dışı ise ekokardiyografi ile sağ ventrikül yüklenmesinin araştırılması önerilmektedir. BT yapılamadığı zaman ekokardiyografide sağ ventrikül yüklenmesi saptanmışsa, bu bulgu, acil reperfüzyon tedavisine başlanması için yeterli görülmektedir. Hipotansiyona rağmen sağ ventrikülün sağlam olması başka nedenler aranmasını gerektirir. Aynı şekilde BT anjiyografi sonucu da tanıyı teyit ettirip acil reperfüzyon tedavisine yol gösterir ya da tanıdan uzaklaştırır. Hemodinami açısından iyi durumda olan hastalarda ise ön değerlendirme skoruna göre plan yapılmalıdır. PE olasılığı düşük ve orta riskli hastalarda D-dimer testi yapılması, D-dimer sonuçları pozitif bulunursa BT anjiyografi yapılması önerilmektedir. Oysa klinik değerlendirmede PE olasılığı yüksek ya da yüksek risk söz konusu ise yalancı pozitif sonuçlar nedeniyle D-dimer testinin yeri yoktur, doğrudan pulmoner BT anjiyografi çekilmesi önerilmektedir. Ayrıc D-dimer için sabit sınır değer yerine yaşa göre uyarlanmış sınır değerlerin (50 yaş üzerinde; yaş x 10 µg.L-1) kabul edilmesi önerilmektedir çünkü D-dimer seviyelerinin yaşla yükseldiği bilinmektedir.[9] BT anjiyografide en az segmenter seviyede PE görülmesi anlamlı kabul edilir (Sınıf I). Sadece bir segmentte ya da subsegmenter seviyede pıhtı görülmesi halinde ek inceleme yapmak ve kanama riskine göre antikaogülan tedaviyi bireyselleştirmek gerekir. Pulmoner BT anjiyografi, yüksek riskli ya da PE olasılığı yüksek olan bir hastada negatif çıkarsa ek inceleme yapılması gerektiği eski kılavuzda olduğu gibi vurgulanmaktadır. Oysa perfüzyon sintigrafisinin normal bulunması tüm risk kategorilerinde tanıdan uzaklaşmak için yeterli görülmektedir (Sınıf I, kanıt düzeyi A). Öte yandan ventilasyon perfüzyon sintigrafisinin orta olasılıklı olması ya da tanısal olmaması sadece düşük riskli hastalarda tanıdan uzaklaştırır ama orta ve yüksek riskli (klinik PE olasılıklı) hastalarda tanı güçlüğünü aşmak için kompresyon ultrasonografisi yapılması gerekir. Tanısal olmayan ventilasyon perfüzyon sintigrafisi ile kompresyon ultrasonografisi normal bulunan orta ve yüksek klinik olasılıklı hastalar için ek inceleme yapılması önerilmiştir. Ön değerlendirmede klinik PE olasılığı hangi seviyede olursa olsun görüntüleme incelemelerinden birinde objektif anlamlı pozitif bulgu saptanması tanısal değer taşır. Pulmoner BT anjiyografide proksimal segmentlerde pıhtı görülmesinin pozitif öngördürücü değeri bozuk perfüzyon sintigrafisinden daha yüksektir (Sınıf I’e karşın Sınıf IIa). Negatif pulmoner BT anjiyografisinin dışlama gücü ise normal perfüzyon sintigrafisinden daha zayıftır (Sınıf IIa’ya karşın Sınıf I). Bu veriler yeni kılavuzda daha net kanıtlarla ortaya konmaktadır. Her ne kadar geleneksel pulmoner anjiyografi tanısal olarak uzun yıllar altın standart olarak kabul edildiyse de, taşıdığı risk karşısında, girişimsel olmayan görüntüleme yöntemleri ve risk skorlamalarının bir arada kullanılması ile elde edilen tanısal doğruluk pulmoner anjiyografi ihtiyacını hemen hemen ortadan kaldırmıştır. Bu nedenle yeni kılavuzda tanıyı teyit etmek ya da dışlamak için pulmoner anjiyografi geri plana düşmüştür (Sınıf IIb, kanıt düzeyi C). Manyetik rezonans anjiyografisi ile ilgili henüz yeterli veri bulunmadığından tanıda kullanılması önerilmemektedir.
Prognozun değerlendirilmesi
Prognozun değerlendirilmesinde yeni kılavuzda daha detaylı ve açık bir yol haritası çizildiği görülmektedir. Bunun için ilk basamakta klinik verilerin değerlendirilmesi ikinci basamakta ise biyobelirteçler ve sağ ventrikül yüklenme bulgularının değerlendirilerek risk sınıflaması yapılması önerilmektedir. Klinik belirteçler: Kötü prognozun en önemli belirleyicisi olarak şok, hipotansyion önceden beri bilinmektedir. Ancak daha yeni kayıt çalışmalarından elde edilen vriler doğrultusunda pulmoner emboli ciddiyet indeksi geliştirilmiş ve geçerliliği araştırılmıştır. Yeni kılavuz Pulmonary Embolism Severity Index (PESI) veya basitleştirilmiş PESI skorlamasının kullanılmasını önermektedir. Bu skorlama sisteminde yaş, erkek cinsiyet, kanser, kronik kalp ve akciğer hastalığı, taşikardi, kan basıncı, solunum sayısı, vücut ısısı, mental durum ve arter oksijen satürasyonu risk faktörleri olarak yer almaktadır. PESI I-II veya basitleştirilmiş PESI 0 ise 30 günlük mortalite riski de ≤%1’dir. PESI özellikle düşük riskli hastaları güvenli bir şekilde belirlemektedir. Basitleştirilmiş PESI ≥1 olanlarda biyobelirteçler ve görüntüleme ile sağ ventrikül yüklenme bulgularının değerlendirilerek daha detaylı risk derecelendirmesi yapılması önerilmektedir. Ekokardiyografi ve BT: Eskiden beri bilindiği gibi sağ ventrikül yüklenmesi ve işlevinin bozulması ekokardiyografi ile ya da sağ ventrikül genişlemesi tomografi ile saptanabilir ve mortalite riskini öngördürür. Bu konuda yeni çalışmalardan elde edilen bilgiler de önceki kılavuz bilgilerini destekler niteliktedir.[12] Biyobelirteçler: Eskiden olduğu gibi prognostik değer taşıyan biyobelirteçler olarak BNP, NT-proBNP, D-dimer, troponin-I ve T ile kalp tipi yağ asit bağlayıcı protein (H-FABP) ön plana çıkmaktadır. Ancak bunların hemodinami bakımından iyi durumda olan hastalarda pozitif öngördürücü değerlerinden çok negatif öngördürücü değerlerinin yüksek olduğu bu nedenle erken taburcu edilme konusunda karar vermek için daha çok işe yarayacağı akılda tutulmalıdır. Diğer biyobelirteçlerin ise rutin kullanım için benimsenebilmesi için daha fazla klinik veriye ihtiyaç vardır. Basitleştirilmiş PESI ≥1 olan ve bunun yanında hem pozitif biyobelirteçleri hem de sağ ventrikül yüklenmesi olan hastalar orta-yüksek risk grubunda kabul edilir ve bu hastaların hemodinami yönünden yakın takibi gereklidir, çünkü kurtarıcı reperfüzyon tedavisine ihtiyaçları olabilir. PESI’dan bağımsız olarak, biyobelirteçler ya da sağ ventrikül yüklenme bulgularından biri bile olumsuz ise bu hastalar orta-düşük risk kategorisinde yer alır ve hastanede takip edilmesi önerilir. Basitleştirilmiş PESI 0 ya da PESI I-II olan ve biyobelirteçleri negatif, sağ ventrikül işlevleri normal olan hastaların (%13-51), yeni veriler ışığında, evden takip edilebileceği belirtilmektedir.
Tedavi
Tedavi konusunda yeni kılavuz akut dönemde (ilk 5-10 gün), eskisinde olduğu gibi, subkutan düşük molekül ağrılıklı heparin, subkutan fondaparinuks veya intravenöz fraksiyone olmayan heparin önermektedir. Kullanılabilecek düşük molekül ağırlıklı heparinler arasında yeni olarak nadroparin yer almaktadır, ayrıca dalteparin de sadece kanser hastaları için değil PE’li tüm olgular için öneriler arasına girmiştir. Önceden beri kabul gören diğer düşük molekül ağırlıklı heparinler, enoksaparin ve tinzaparin de halen tedavide geçerliliğini korumaktadır. Klinik olarak PE olasılığı orta ya da yüksek ise tanısal işlemler devam ederken vakit kaybetmeden parenteral yolla tedaviye başlanmalıdır ve hastaya ait özel bir durum söz konusu değilse (tekrarlayan DVT, altta yatan devam eden tetikleyici faktör vb) tedavi en az üç ay sürmelidir. Akut olarak başlanan tedaviye warfarin ile devam edilebilir. Ancak PE konusunda en önemli yeniliklerden birisi tedavi konusunda olmuş ve yeni oral antikoagülan ilaçlar (dabigatran, rivaroksaban saban, apiksaban) DVT ve PE tedavisinde kullanıma girmiştir. Bir diğer ajan olan edoksaban ise onay için incelenme sürecindedir.[14-20] Yeni oral antikoagülan ajanlar etkinlik bakımından en az warfarin kadar etkili olup majör kanamalar açısından warfarinden daha güvenli gibi görünmektedir. Orta-yüksek riskli hastaların yakın takip edilmesi ve hemodinami yönünden olumsuz gelişmeler saptanırsa kurtarıcı trombolitik tedavi (Sınıf IIa, kanıt düzeyi B) uygulanması önerilmektedir. Buna alternatif olarak kanama riski yüksek ise cerrahi embolektomi (Sınıf IIb, kanıt düzeyi C) veya perkütan trombüs uzaklaştırma girişimlerinin (Sınıf IIb, kanıt düzeyi B) hasta bazında gündeme gelebileceği belirtilmiştir. Hemodinami yönünden stabil olmayan hastalarda ise acil pulmoner reperfüzyon tedavisi gerekir ki bu durumda trombolitik ajanlar (streptokinaz, urokinaz ve rekombinan doku plazminojen aktivatörü, rTPA) kullanılmalıdır. Trombolitik tedavi konusundaki öneriler bir önceki kılavuzdakinden farklı değildir. Yine bu gruba giren hastalara yönelik düşük molekül ağırlıklı heparinler ve fondaparinuks için kanıt olmadığından, fraksiyone olmayan heparin tercih edilmelidir. Sağ kalpte hareketli trombüsü olanlar için trombolitik tedavi uygulanması konusu halen tartışmalıdır çünkü mortalite riski yüksektir. Böyle hastalar cerrahi embolektomi için değerlendirilmelidir. Ayrıca trombolitik tedavi başarısız olursa ya da kontrendike ise cerrahi embolektomi düşünülmelidir. Bu son gruba giren hastalar için son yıllarda geliştirilen teknikler sayesinde perkütan yolla trombüsün uzaklaştırılması yeni kılavuzda sınıf IIa, kanıt düzeyi C olarak yer almıştır.[21,22] Öte yandan bir önceki kılavuzda deneysel veriler ışığında olumlu etki edebilecek ilaçlar olarak adı geçen inhale edilebilen prostasiklin, fosfodiesteraz-5 inhibitörleri ve endotelin reseptör antagonistleri gibi pulmoner arteriyel hipertansyiona yönelik ajanların yeni kılavuzda önerilerden kalktığı dikkati çekmektedir. Uzun süreli tedavi alması gereken ve antikoagülan tedavi almasında sakınca bulunan hastalar için önceden olduğu gibi inferiyor vena kava filtreleri önerilmektedir. Yeni kılavuzda inferiyor vena kava filtre uygulama endikasyonlarının değişmediği ancak sınıf IIb öneri düzeyinden sınıf IIa öneri düzeyine (kanı düzeyi C) yükseldiği görülmektedir.
Tedavi süresi
Tedavi süresi önceden olduğu gibi en az üç ay olarak önerilmektedir. Ancak yeni kılavuz altta yatan belirli bir neden yokken gelişen ilk PE atağından sonra kanama riski düşük olan hastalarda daha uzun süreli antikoagülan tedavinin de düşünülebileceğini bir önceki kılavuzdan daha yüksek öneri sınıfında (Sınıf IIa, kanıt düzeyi b) önermektedir. Yine uzun süreli tedavide yeni oral antikoagülanların etkin ve güvenli olduğu vurgulanmaktadır. Oral antikoagülan kullanamayan hastalarda ise aspirin tedavisinin sınıf IIb, kanıt düzeyi B ile verilebileceği yeni kılavuzda belirtilmektedir. Tedavi süresi ile ilgili öneriler bir önceki kılavuzdakinden farklı değildir.
Kronik Tromboembolik Pulmoner Hipertansiyon
Yeni kılavuzda kronik tromboembolik pulmoner hipertansiyona (KTEPH) daha geniş yer verilmiştir. Bazı çalışmalarda KTEPH’li hastaların %80’inde DVT öyküsü belirtilmişse de,[23] PE geçiren hastaların KTEPH yönünden rutin olarak taranması önerilmemektedir. Çünkü, KTEPH tekrarlayan venöz trombozlar ve bakiye pulmoner trombüsler nedeniyle olabileceği gibi pulmoner vasküler yeniden şekillenmeyi tetikleyen pek çok başka faktör ile de gelişebilmektedir. Ancak PE atağından sonra nefes darlığı devam eden hastaların KTEPH yönünden araştırılması önerilmektedir. KTEPH tanısında ekokardiyografi taramasının ardından yapılması önerilen ilk inceleme ventilasyon perfüzyon sintigrafisidir. Pulmoner BT anjiyografinin ise KTEPH’yi dışlamada yetersiz olduğu vurgulanmıştır. KTEPH için en geçerli tedavi pulmoner damar direnci ve yaş sınırlaması olmaksızın pulmoner endarterektomi olarak belirtilmektedir. Cerrahiye uygun olmayan hastalar ya da cerrahiden sonra bakiye pulmoner hipertansiyonu kalan hastalar için farmakolojik ajanlardan riosiguatın ön plana çıktığı görülmektedir (Sınıf I, kanıt düzeyi B).[24] Diğer pulmoner arteriyel hipertansiyona özgü ajanların kullanılması ise sınıf IIb öneri seviyesinde bildirilmiştir. Ayrıca cerrahi embolektomiye uygun olmayan ya da cerrahiden sonra bakiye pulmoner hipertansiyonu kalan hastalar için pulmoner balon anjiyoplasti seçilmiş hastalarda yeni bir seçenek olarak gündeme gelmiştir. [25,26] Çok disiplinli yaklaşımın önemi vurgulanmıştır
Özel Durumlar
Yeni kılavuzda gebelikte gelişen PE ile ilgili önerilerde önemli bir değişiklik yoktur. Tanısal amaçlı tek başına perfüzyon sintigrafisi ya da akciğer hastalığı olanlarda pulmoner BT anjiyografi önerilmektedir. Fetüsün bu incelemelerden alacağı radyasyonun kabul edilebilir düzeyde olduğu belirtilmektedir. Ancak yine de tanıdan uzaklaşmak ve radyasyona maruz kalma süresini azaltmak amacıyla D-dimer ve kompresyon ultrasonografisi kullanılması önerilmektedir. Hemodinami yönünden stabil olan gebelerde PE tedavisinde düşük molekül ağrılıklı heparinlerin kullanılması Sınıf I düzeyinde önerilmiştir. Toplam tedavi süresi de altta yatan başka bir hastalık yoksa en az üç ay olmalıdır. Kanserli hastalarda venöz tromboemboli riski gerek hastalık sürecinin bir parçası olarak, gerekse kullanılan kemoterapi ajanlarının yan etkisinden ve merkezi kateterlerden dolayı çok yüksektir. Yine de tanı konulmadan rutin profilaksi, multipl miyelomada kullanılan thalidomid veya lenolidomid içeren rejimlerin uygulanması dışında önerilmemektedir. PE tanısı konan hastalarda ise tedaviye en az üç-altı ay ya da kanser iyileşene dek devam edilmesi ve düşük molekül ağırlıklı heparinlerin tercih edilmesi önerilmektedir. Öte yandan bu hastalarda kanama riski de arttığından antikoagülan verilememesi durumunda vena kava filtrelerinin düşünülebileceği belirtilmiştir. Trombüs kaynaklı olmayan emboliler ise nadir görülmektedir, tanısı daha zordur, bireysel olarak kararlar alınmasını gerektirir, genel öneriler bulunmamaktadır. Sonuç olarak, PE ve venöz tromboembolizmin klinik sıklığı ve önemine yönelik farkındalık her geçen yıl artmaktadır. Bununla beraber tedaviyi yönlendirici klinik risk değerlendirme algoritmaları gittikçe daha net ve kolay uygulanabilir bir hale gelirken tedavi imkanları da artmaktadır.
Kaynak
- PTE Kılavuzu ESc 2014 Acute Pulmonary Embolism Diagnosis and Treatment Guidelines (ESC 2014)
- https://www.journalagent.com/z4/download_fulltext.asp?pdir=tkd&plng=tur&un=TKDA-73780
- tkd.org.tr