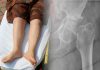
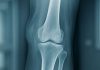
Femur boyun kırıkları, Türkiye’de acil servis başvurularında özellikle yaşlı popülasyonda sık karşılaşılan ciddi travmatik yaralanmalar arasında yer almakta olup, Osteoporozun yaygınlığı ve yaşlı nüfusun artmasıyla birlikte insidansı giderek artmaktadır; ülkemizde yılda yaklaşık 30.000’den fazla femur boyun kırığı vakasının geliştiği tahmin edilmektedir. Eklemle ilgili ciddi komplikasyonların önlenmesi için hızlı tanı ve tedavi gereklidir.


Femur boyun kırıkları, intrakapsüler (eklem içi) kalça kırıklarının özel bir türüdür. Femur boynu, femur gövdesi ile femur başını birbirine bağlar. Kalça eklemi, femur başı ile asetabulumun (kalça yuvası) eklemleşmesiyle oluşur. Femur boynunun bu geçiş bölgesinde yer alması, onu kırılmaya yatkın hale getirir. Femur başının kanlanması, femur boynu boyunca seyrettiği için yer değiştirmiş (disloke) kırıklarda bu durum hayati önem taşır.


Femur başının ana damar kaynağı, quadratus femoris kasının altından geçen medial femoral sirkumfleks arterdir. Femur boynunun yer değiştirmiş (disloke) kırıkları, genellikle sirkumfleks arterlerin oluşturduğu arteriyel halkadan çıkan yukarı doğru seyreden servikal dalların yırtılmasına neden olarak bu kanlanmayı riske atar. Bu durum kırığın iyileşme kapasitesini azaltabilir ve sonuçta kaynamama (non-union) veya osteonekroz gelişebilir. Bu durum, özellikle protez uygulamasının uygun olmadığı genç hasta grubunda büyük önem taşır. Açık redüksiyon ve internal fiksasyon (ORIF) ile tedavi edilen hastalarda en sık görülen komplikasyon avasküler nekrozdur.

Femur boyun kırıkları, yaşlı bireylerde genellikle düşük enerjili düşmelerle ilişkilidir. Daha genç hastalarda femur boyun kırığı gelişimi genellikle yüksekten düşme veya motorlu araç kazaları gibi yüksek enerjili travmalara bağlı olarak ortaya çıkar. Femur boyun kırıkları için risk faktörleri arasında kadın cinsiyet, azalmış mobilite ve düşük kemik mineral yoğunluğu yer almaktadır.

Femur boyun kırıkları, özellikle yaşlı bireylerde sık görülen ciddi ortopedik yaralanmalardır ve intrakapsüler kalça kırıkları grubuna girer. Türkiye’de ve dünyada yaşlanan nüfusla birlikte bu kırıkların insidansı giderek artmaktadır.
-
Küresel veriler: Her yıl dünya genelinde yaklaşık 1.6 milyon kalça kırığı meydana gelmektedir. Bu sayının 2050 yılına kadar 4.5 ila 6.3 milyona ulaşması beklenmektedir.
-
Cinsiyet dağılımı: Tüm kalça kırıklarının yaklaşık %70’i kadınlarda görülmektedir. Bu durum, postmenopozal dönemde artan osteoporoz riski ile ilişkilidir.
-
Yaş faktörü: Kalça kırığı insidansı yaşla birlikte eksponansiyel olarak artar. 65 yaş üstü bireylerde önemli bir morbidite ve mortalite nedenidir.
-
Genç popülasyon: Genç hastalarda femur boyun kırıkları nadirdir ve genellikle yüksek enerjili travmalar (örneğin trafik kazaları, yüksekten düşme) sonucu oluşur.
-
Türkiye verileri: Ülkemizde yılda yaklaşık 30.000-35.000 arasında kalça kırığı vakası meydana geldiği tahmin edilmektedir. Bu kırıkların büyük kısmını femur boyun kırıkları oluşturmaktadır.
-
Irk farkı: Kalça kırıkları, özellikle beyaz ırk kadınlarda daha sık görülmektedir.
Femur boyun kırıkları, yüksek morbidite ve mortalite oranlarıyla ilişkili olup, sağlık sistemleri üzerinde önemli bir ekonomik ve sosyal yük oluşturmaktadır.

Vakaların çoğunda hastanın yakın zamanda bir travma geçirmiş olduğu öyküsü vardır. Ancak demans ya da bilişsel bozukluğu olan hastalarda, öykü yetersiz olabilir ve herhangi bir travma bildirilmeyebilir. Bu gibi durumlarda, huzurevi personelinden veya bakım veren sağlık çalışanlarından bilgi almak büyük önem taşır. Yardımcı personelden, son günlerde yaşanan düşmeler veya bilişsel durumda bir değişiklik olup olmadığı sorgulanmalıdır. Hasta, kalçada hareket kısıtlılığı ile birlikte ağrıdan şikâyet eder. Yer değiştirmemiş (non-displase) kırıklarda herhangi bir şekil bozukluğu olmayabilir. Ancak yer değiştirmiş (displase) kırıklarda, alt ekstremitede kısalık ve dışa rotasyon gözlemlenebilir.

Hasta öyküsü, travmanın mekanizmasına bağlı olarak değişiklik gösterir. Öykü alma ve fizik muayene sırasında aşağıdaki bilgiler elde edilmelidir:
-
Düşük enerjili travma: Travma mekanizması oldukça önemlidir. Düşme öncesi ve sonrası olaylar sorgulanmalı, düşmenin altında yatan senkop gibi olası nedenler dışlanmalıdır.
-
Yüksek enerjili travma: Gerektiğinde ATLS (Erişkin Travma Yaşam Desteği) protokolü uygulanmalıdır. Öncelikle ortopedi dışı hayati aciliyet taşıyan yaralanmalar değerlendirilmelidir. Daha sonra ipsilateral (aynı taraflı) femur kırığı veya diz yaralanmaları araştırılmalıdır. Yüksekten düşme vakalarında, ayak bileği mutlaka muayene edilmelidir.
Önemli tıbbi öykü başlıkları:
-
Hastanın olay öncesi fonksiyonel durumu ve aktivite seviyesi
-
Olay öncesi yürüme yardımcıları kullanıp kullanmadığı
-
Antikoagülan (kan sulandırıcı) kullanımı
-
Kanser öyküsü
-
Pulmoner emboli veya derin ven trombozu (DVT) öyküsü

Hekim, etkilenen ekstremitenin tam bir nörovasküler muayenesini yapmalıdır. Gerekli durumlarda aşağıdaki görüntüleme yöntemleri istenmelidir:
-
Direkt grafiler: Ön-arka (AP) pelvis, AP ve lateral kalça, AP ve lateral femur, AP ve lateral diz grafileri.

-
Bilgisayarlı tomografi (BT): Kırık hattını daha iyi sınıflandırmak veya gizli kırık çizgilerini belirginleştirmek için kullanılır. Travma değerlendirmesinin bir parçasıdır ve femur boynunu da kapsayacak şekilde genişletilebilir.
-
Manyetik rezonans görüntüleme (MRG): Genellikle akut dönemde tercih edilmez, ancak femur boynu stres kırıkları şüphesinde değerlendirici olarak kullanılabilir.
Tıbbi değerlendirme temel laboratuvar testlerini içermelidir: tam kan sayımı, bazal metabolik panel ve gerekliyse protrombin zamanı / INR. Ayrıca akciğer grafisi ve elektrokardiyogram (EKG) çekilmelidir. Kalp hastalığı bilinen veya şüphelenilen yaşlı hastalarda preoperatif kardiyoloji değerlendirmesi faydalı olabilir. Cerrahi öncesi medikal optimizasyon, geriatrik popülasyonda hayati öneme sahiptir.





Femur boyun kırıkları için birçok sınıflandırma sistemi vardır; bunlardan en sık kullanılan iki klinik sınıflama Garden ve Pauwel sınıflamalarıdır:
Garden Sınıflaması
-
Tip I: Tam olmayan kırık – valgus yönünde sıkışmış, yer değiştirmemiş
-
Tip II: Tam kırık – yer değiştirmemiş
-
Tip III: Tam kırık – kısmen yer değiştirmiş
-
Tip IV: Tam kırık – tamamen yer değiştirmiş
Garden sınıflaması, kırık tipini iletmede en yaygın kullanılan sistemdir. Tedavi açısından genellikle şu şekilde basitleştirilir:
Yer değiştirmemiş kırıklar (Tip I ve II) vs. Yer değiştirmiş kırıklar (Tip III ve IV).[14]
Pauwel Sınıflaması
Bu sınıflama, kırık hattının yatayla yaptığı eğim açısını içerir. Daha dik (vertikal) açılara sahip kırıklar, daha yüksek kesme kuvvetine maruz kaldıkları için daha instabildir ve postoperatif osteonekroz riski daha yüksektir.
-
Tip I: 30 dereceden az
-
Tip II: 30 ile 50 derece arası
-
Tip III: 50 dereceden fazla


Femur proksimal kırıkları stabil olsa bile muhakkak ortopedi hekimlerinin takibine girmeleri gerekir. Acil serviste kalça kırığı olan her hasta ortopedi bölümü ile konsülte edilmelidir.

Femur Boyun Kırığı Tedavisi hastanın yaşı, kırığın tipi (deplase olup olmadığı), genel sağlık durumu ve fonksiyonel seviyesi gibi faktörlere göre değişiklik gösterir.
Konservatif (Cerrahi Olmayan) Tedavi
Sadece çok seçilmiş vakalarda (örneğin çok yaşlı, yatağa bağımlı, cerrahiye uygun olmayan hastalarda) uygulanır.
-
Yatak istirahati
-
Ağrı kontrolü
-
Destekleyici cihazlar (walker, baston)
-
Fizik tedavi ve mobilizasyon
Ancak femur boyun kırıklarında kaynamama ve avasküler nekroz riski yüksek olduğu için genellikle cerrahi tercih edilir.
Cerrahi (Operatif) Yaklaşım
Genç hastalarda femur boyun kırıkları acil olarak açık redüksiyon ve internal fiksasyon (ORIF) ile tedavi edilmelidir. Özellikle Pauwel Tip III gibi dikey yönelimli kırıklar, genç ve yüksek enerjili travmaya maruz kalan hastalarda daha sık görülür. Bu tür kırıklarda, kayan kalça vidası (sliding hip screw) biyomekanik olarak daha stabil bir seçenek sunar. Yer değiştirmiş kırıklarda, amaç anatomik redüksiyon sağlamak ve mümkün olan en kısa sürede ORIF uygulamaktır.
Yer değiştirmemiş (non-displase) kırıklar, genellikle perkütan kanül vidalar veya kayan kalça vidası ile tedavi edilir. Ancak kayan kalça vidası kullanıldığında, avasküler nekroz (AVN) oranı (%9), kanül vida kullanımına göre (%4) daha yüksektir.
Yaşlı hastalarda femur boyun kırığı yer değiştirmişse, tedavi yöntemi hastanın önceki aktivite düzeyine ve yaşına göre belirlenir:
-
Daha az aktif bireyler genellikle hemipleoplasti (hemiartroplasti) ile tedavi edilir.
-
Daha aktif bireylerde ise total kalça protezi (total artroplasti) tercih edilir. Total artroplasti daha dayanıklı bir yöntemdir ancak hemipleoplastiye göre çıkık (dislokasyon) riski daha fazladır.

Femur boyun kırığından sonra hastanede yatış sırasında ölüm oranı %6’dır. Bir yıllık mortalite oranı ise %20 ila %30 arasında değişmektedir ve en yüksek risk ilk altı ay içerisinde görülür. Kalça kırıkları genelinde bakıldığında, hastaların %51’i bağımsız yürüme yetisini yeniden kazanırken, %22’si yürüyemez durumda kalmaktadır.

- Başlangıçtaki deplasmanın artması ve anatomik redüksiyonun sağlanamaması, avasküler nekroz riskini artıran faktörlerdir.
- Kaynamama (nonunion) görülebilir.
- Total kalça artroplastisi ameliyatı sonrasında çıkık (dislokasyon) riski artar.

Total kalça artroplastisi veya hemiartroplasti ile tedavi edilen hastalara derin ven trombozu (DVT) profilaksisine perioperatif dönemde başlanmalı ve ameliyat sonrası 4 ila 6 hafta boyunca devam edilmelidir. Fizik tedavi ise ameliyat sonrası hemen başlatılmalıdır.

- https://dergi.totbid.org.tr/uploads/pdf_448.pdf
- https://www.ncbi.nlm.nih.gov/books/NBK537347/
- https://radiopaedia.org/search?q=Femoral+Neck+Fractures